|
Eva Fariña. Madrid
Expertos de Barcelona, Granada y Sydney han elaborado un trabajo, publicado en el ‘Journal of Cardiac Failure’ y titulado ‘Negative Clinical Outcomes Associated With Drug-Related Problems in Heart Failure (HF) Outpatients: Impact of a Pharmacist in a Multidisciplinary HF Clinic’, en el que se estudian los resultados negativos asociados a la medicación en los pacientes ambulatorios con insuficiencia cardiaca. También se analiza el impacto clínico de la incorporación del farmacéutico a la unidad multidisciplinar, según ha explicado a ‘Publicación Médica de Cardiología’ Paloma Gastelurrutia, primera firmante del artículo y profesional del Servicio de Cardiología del Hospital Universitario Germans Trias i Pujol de Badalona.

Paloma Gastelurrutia y Antoni Bayes-Genis.
|
Cómo se podría traducir al español el título del artículo?
Resultados clínicos negativos asociados a la medicación en pacientes ambulatorios con insuficiencia cardiaca (IC): Impacto de la incorporación de un farmacéutico en una unidad multidisciplinar de IC. El término “resultado negativo asociado a la medicación” RNM se viene utilizando ya desde hace años para referirse a los resultados clínicos no deseados (problemas de salud) que son consecuencia de una inefectividad o una inseguridad de los medicamentos que el paciente utiliza. También queríamos dejar constancia en el título de que la experiencia ha sido llevada a cabo en una unidad que ya de por si contaba con distintos profesionales (multidisciplinaria) en la que se integra uno nuevo, el farmacéutico, y cuál es el impacto clínico de dicha incorporación.
¿En qué consiste este estudio?
Sabemos que los medicamentos no siempre son todo lo seguros que nos gustaría, ni todo lo efectivos que esperamos, ni siempre se saca el máximo partido de la farmacoterapia de un paciente, hay fallos, errores… Por otro lado, los pacientes con IC son pacientes polimedicados por el propio síndrome, pero que además sufren comorbilidades. Sobre esta base pensamos que una población de pacientes que acuden a una unidad de IC es una población diana ideal para beneficiarse de un programa de seguimiento farmacoterapéutico, es decir, un programa en el que se analiza la medicación que está tomando un paciente determinado en el momento concreto que acude a la visita, evaluando la necesidad, efectividad y seguridad de la misma. Una vez hecho esto, se proponen soluciones a los RNMs encontrados (es decir, los problemas de salud que no están siendo suficientemente tratados con la medicación disponible, los que han aparecido como un efecto adverso de la medicación que toma el paciente, etc). Para ello, el farmacéutico propone al médico o al paciente una posible solución basándonos en las posibles causas identificadas bien sea un incumplimiento, una reacción adversa, una duración del tratamiento inadecuada, etc.
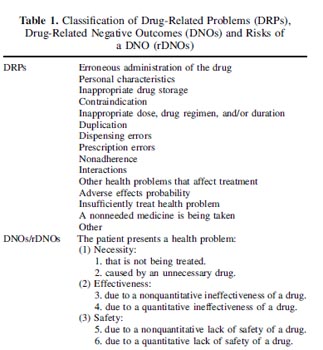 |
Estas posibles causas se denominan PRMs (problemas relacionados con la medicación); es decir, si el paciente está tomando una dosis de un medicamento inferior a la que tiene prescrita, se le explica la importancia de dicho medicamento y qué se quiere conseguir con la dosis que tiene pautada. Otro ejemplo, si se detecta un estreñimiento que no está bien, se comenta con el médico las posibles causas (a veces farmacológicas) y opciones que hay para tratarlo. Por último, se evalúan los resultados de dichas soluciones propuestas por parte del farmacéutico que los ha identificado.
¿Qué conclusiones se pueden obtener? ¿Cuál ha sido la principal aportación de este trabajo?
Hemos caracterizado el tipo de RNMs más prevalentes en dicha población. Pero lo más importante es que los hemos caracterizado como problemas de salud: enfermedades, signos clínicos, es decir, con una terminología clínica común a médicos y farmacéuticos que hace muy fácil trabajar compenetrados para sacar el máximo partido de la farmacoterapia. Como curiosidad, se ha visto que dichos RNMs más frecuentes no están directamente relacionados con la IC sino con comorbilidades frecuentes como la anemia o la diabetes. Es decir, el farmacéutico llama la atención del cardiólogo o del internista especializado en IC sobre otros problemas de salud del paciente, ayudando a integrar a la medicación para la IC con el resto de medicación que toma.
¿Cómo ha sido la coordinación entre los hospitales de Barcelona, Granada y Sydney?
La parte clínica se ha desarrollado íntegramente en una unidad de IC de Barcelona. Sin embargo, la metodología utilizada (el método Dáder de seguimiento farmacoterapéutico) fue desarrollada por la Universidad de Granada, y en este estudio ha sido fundamental la experiencia de la Universidad de Sydney a la hora de la clasificación y análisis de los resultados.
¿Qué profesionales han intervenido, además de los cardiólogos?
La unidad previamente estaba formada por cardiólogos e internistas, además de enfermeras especializadas en IC. En este proyecto se ha incorporado como nuevo profesional en este equipo multidisciplinar al farmacéutico.
Datos del estudio ‘Negative Clinical Outcomes Associated With Drug-Related Problems in Heart Failure (HF) Outpatients: Impact of a Pharmacist in a Multidisciplinary HF Clinic’, publicado en ‘Journal of Cardiac Failure’.
Autores: Paloma Gastelurrutia (1, 2), Shalom Isaac Benrimoj (3), José Espejo (4), Laura Tuneu (2, 4), M. Antonia Mangues (2) and Antoni Bayes-Genis (1, 5). (1) Cardiology Service, Hospital Universitari Germans Trias i Pujol, Badalona, Barcelona; (2) Pharmacy Service, Hospital de la Santa Creu i Sant Pau, Barcelona; (3) Faculty of Pharmacy, University of Sydney, Sydney, Australia; (4) Pharmaceutical Care Research Group, University of Granada, Granada; (5) Department of Medicine, Universitat Autònoma de Barcelona, Barcelona.
|



